Τροπική μόρωση: Διαφορά μεταξύ των αναθεωρήσεων
from English (EN) Wikipedia and Medical Translation Task Force with help from Translators Without Borders (human translation). CC-BY-SA |
(Καμία διαφορά)
|
Έκδοση από την 19:37, 10 Μαρτίου 2016
Η τροπική μόρωση (επίσης γνωστή ως τροπικό θήλωμα, thymosis, polypapilloma tropicum, parangi, bouba, frambösie,[1] και pian[2]) είναι μια τροπική μόλυνση του δέρματος, των οστών και των αρθρώσεων που προκαλείται από το βακτήριο του σπειροχαίτη Treponema pallidum pertenue.[3][4] Η ασθένεια εκδηλώνεται με μια στρογγυλή και σκληρή διόγκωση του δέρματος, διαμέτρου 2 έως 5 εκατοστών.[4] Το κέντρο ενδέχεται να διαρραγεί και να σχηματιστεί μία έλκωση.[4] Αυτή η αρχική δερματική αλλοίωση επουλώνεται κατά κανόνα μέσα σε τρεις έως έξι μήνες.[5] Με την παρέλευση εβδομάδων ή και ετών, ενδέχεται να εκδηλωθεί πόνος στις αρθρώσεις και τα οστά κόπωση, και να εμφανιστούν νέες δερματικές αλλοιώσεις.[4] Το πάχος του δέρματος στις παλάμες των χεριών και στα πέλματα των ποδιών μπορεί να αυξηθεί και το δέρμα να ανοίξει.[5] Τα οστά (κυρίως της μύτης) ενδέχεται να παραμορφωθούν.[5] Μετά από πέντε ή περισσότερα έτη μπορεί να νεκρώσουν μεγάλα τμήματα του δέρματος και επακολούθως, να δημιουργηθούν ουλές.[4]
| Τροπική μόρωση | |
|---|---|
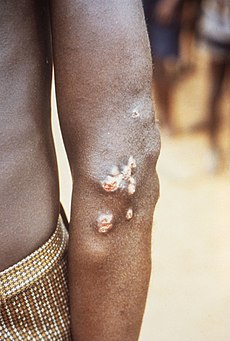 Nodules on the elbow resulting from a Treponema pallidum pertenue bacterial infection | |
| Ειδικότητα | λοιμωξιολογία |
| Συμπτώματα | primary affect, πυρετός, αδενοπάθεια, αρθραλγία και ουλή |
| Ταξινόμηση | |
| ICD-10 | A66 |
| ICD-9 | 102 |
| MedlinePlus | 001341 |
Η τροπική μόρωση μεταδίδεται κατά την άμεση επαφή με το υγρό που προέρχεται από τη δερματική αλλοίωση κάποιου μολυσμένου ατόμου.[5] Συνήθως η επαφή είναι μη σεξουαλικής φύσης.[5] Η νόσος είναι πιο συχνή στα παιδιά, διότι εξαπλώνεται όταν παίζουν μαζί.[4] Άλλες συναφείς τρεπονηματικές νόσοι είναι η bejel (Treponema pallidum endemicum), η πίντα (Treponema pallidum carateum) και η σύφιλη (Treponema pallidum pallidum).[5] Συχνά, η τροπική μόρωση διαγιγνώσκεται από την παρουσία των αλλοιώσεων.[5] Οι εξετάσεις αίματος αντισωμάτων είναι χρήσιμες, αλλά δεν προσφέρουν πληροφορίες για τον διαχωρισμό πρόσφατων μολύνσεων από παλαιότερες μολύνσεις.[5] Η αλυσιδωτή αντίδραση πολυμεράσης (PCR) είναι η πιο ακριβής μέθοδος διάγνωσης.[5]
Η πρόληψη συνίσταται εν μέρει στη θεραπεία όσων πάσχουν από τη νόσο μειώνοντας έτσι τον κίνδυνο μετάδοσης.[5] Στις περιπτώσεις που η νόσος εκδηλώνεται με μεγάλη συχνότητα, είναι αποτελεσματική η ομαδική θεραπεία.[5] Η εξάπλωση μπορεί επίσης να μειωθεί με τη βελτίωση της καθαριότητας και των συνθηκών υγιεινής.[5] Η θεραπεία γίνεται συνήθως με αντιβιωτικό-ά μεταξύ των οποίων περιλαμβάνονται: η από του στόματος λαμβανόμενη αζιθρομυκίνη ή η ενέσιμη βενζαθινική πενικιλλίνη.[5] Χωρίς την απαιτούμενη θεραπεία, εμφανίζονται σωματικές δυσμορφίες στο 10% των περιπτώσεων.[5]
Από το 2012 η τροπική μόρωση είναι κοινή σε τουλάχιστον 14 τροπικές χώρες.[4][5] Η νόσος προσβάλλει μόνο τους ανθρώπους.[5] Κατά τις δεκαετίες του 1950 και του 1960 ο Παγκόσμιος Οργανισμός Υγείας (ΠΟΥ) κατάφερε να εξαλείψει σχεδόν την τροπική μόρωση.[5] Έκτοτε ο αριθμός των κρουσμάτων έχει αυξηθεί και ο ΠΟΥ προσπαθεί και πάλι να εξαλείψει την ασθένεια μέχρι το 2020.[5] Η τελευταία εκτίμηση σχετικά με τον αριθμό των μολυσμένων ατόμων αναφέρει περισσότερα από 500.000 κρούσματα το 1995.[3] Παρά το γεγονός ότι μία από τις πρώτες περιγραφές της νόσου έγινε το 1679 από τον Willem Piso, τα ιστορικά στοιχεία δείχνουν ότι η τροπική μόρωση μπορεί να είχε ήδη εμφανιστεί στο ανθρώπινο είδος εδώ και 1,6 εκατομμύρια χρόνια.[4]
Παραπομπές
- ↑ Rapini RP; Bolognia JL; Jorizzo JL. (2007). Dermatology: 2-Volume Set. St. Louis: Mosby. ISBN 1-4160-2999-0.
- ↑ James WD; Berger TG· και άλλοι. (2006). Andrews' Diseases of the Skin: clinical Dermatology. Saunders Elsevier. ISBN 0-7216-2921-0. OCLC 62736861.
- ↑ 3,0 3,1 Mitjà O; Hays R; Rinaldi AC; McDermott R; Bassat Q (2012). «New treatment schemes for yaws: the path toward eradication» (pdf). Clinical Infectious Diseases 55 (3): 406–412. doi:. PMID 22610931. http://cid.oxfordjournals.org/content/55/3/406.long.
- ↑ 4,0 4,1 4,2 4,3 4,4 4,5 4,6 4,7 Mitjà O; Asiedu K; Mabey D (2013). «Yaws». Lancet 381 (9868): 763–773. doi:. PMID 23415015.
- ↑ 5,00 5,01 5,02 5,03 5,04 5,05 5,06 5,07 5,08 5,09 5,10 5,11 5,12 5,13 5,14 5,15 5,16 5,17 «Yaws Fact sheet N°316». World Health Organization. Φεβρουαρίου 2014. Ανακτήθηκε στις 27 Φεβρουαρίου 2014.