Λευχαιμία
Η λευχαιμία (από τις Ελληνικές λέξεις λευκός και αίμα) είναι ένας τύπος καρκίνου του αίματος ή του μυελού των οστών που χαρακτηρίζεται από τη μη φυσιολογική αύξηση ανώριμων και πρόδρομων μορφών των λευκών αιμοσφαιρίων, που ονομάζονται «βλάστες». Η λευχαιμία είναι ένας γενικός όρος που αναφέρεται σε ένα φάσμα ασθενειών. Εναλλακτικά, είναι το σύνολο των ασθενειών που επηρεάζουν το αίμα, το μυελό των οστών και το λεμφικό σύστημα, οι οποίες είναι γνωστές ως νεοπλασίες του αίματος.
| Λευχαιμία | |
|---|---|
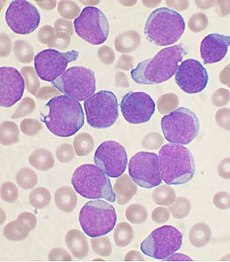 | |
| Ειδικότητα | αιματολογία |
| Συμπτώματα | bone pain, ζάλη, απώλεια σωματικού βάρους, πόνος στο στήθος, οίδημα και στηθάγχη |
| Ταξινόμηση | |
| ICD-10 | C91-C95 |
| ICD-9 | 208.9 |
| ICD-O | 9800-9940 |
| DiseasesDB | 7431 |
| MeSH | D007938 |
Το 2000, περίπου 256,000 παιδιά και ενήλικες σε όλον τον κόσμο προσβλήθηκαν από κάποιου είδους λευχαιμία, και 209,000 πέθαναν από αυτή. Περίπου το 90% όλων των λευχαιμιών διαγιγνώσκεται σε ενήλικες.
Ταξινόμηση
ΕπεξεργασίαΚλινικά και παθολογικά, η λευχαιμία υποδιαιρείται σε διαφορετικές ομάδες μεγάλου εύρους. Ο πρώτος διαχωρισμός αφορά την οξεία και τη χρόνια.
- Η Οξεία λευχαιμία χαρακτηρίζεται από μία ταχεία αύξηση του αριθμού των ανώριμων λευκών αιμοσφαιρίων. Το πλήθος αυτών των κυττάρων καθιστά τον μυελό των οστών μη ικανό να παράγει υγιή ερυθρά αιμοσφαίρια. Στην οξεία λευχαιμία απαιτείται άμεση αντιμετώπιση καθώς η γρήγορη αύξηση και συσσώρευση των κακοήθων κυττάρων, τα οποία εξέρχονται στην κυκλοφορία και μεθίστανται σε άλλες περιοχές και όργανα του σώματος. Οι οξείες μορφές αποτελούν τις πιο συχνές στην παιδική λευχαιμία.
- Η Χρόνια λευχαιμία χαρακτηρίζεται από την υπερβολική παραγωγή σχετικά ώριμων, αλλά μη φυσιολογικών, λευκών αιμοσφαιρίων. Τυπικά χρειάζονται μήνες η χρόνια για να αναπτυχθεί, τα κύτταρα παράγονται περισσότερο από τα φυσιολογικά, έχοντας ως αποτέλεσμα την εμφάνιση πολλών μη φυσιολογικών λευκών αιμοσφαιρίων στο αίμα. Ενώ η οξεία λευχαιμία απαιτεί άμεση αντιμετώπιση οι χρόνιες μορφές της ελέγχονται για κάποιο χρονικό διάστημα προτού εξασφαλιστεί η μέγιστη επίδραση της θεραπείας. Η χρόνια λευχαιμία διαγιγνώσκεται περισσότερο σε μεγαλύτερους ενήλικες, αλλά μπορεί θεωρητικά να αναπτυχθεί σε οποιαδήποτε ηλικιακή ομάδα.
Επιπλέον, οι τύποι της ασθένειας υποδιαιρούνται σύμφωνα με ποιο είδος λευκού αιμοσφαιρίου επηρεάζεται. Έτσι διαχωρίζεται η λευχαιμία σε λεμφοβλαστική ή λεμφοκυτταρική λευχαιμία, και στη μυελοβλαστική ή μυελογενή λευχαιμία.
Συνδυάζοντας αυτές τις 2 κατηγορίες προκύπτει ένα σύνολο από 4 κύριες κατηγορίες. Σε κάθε μία από αυτές τις κύριες ομάδες, υπάρχουν τυπικά αρκετές υποκατηγορίες. Τελικά, ορισμένοι σπάνιοι τύποι θεωρούνται εκτός αυτής της κατηγοριοποίησης.
| Κυτταρικός τύπος | Οξεία | Χρόνια |
|---|---|---|
| Λεμφοκυτταρική (ή "λεμφοβλαστική") |
Οξεία λεμφοκυτταρική λευχαιμία (ΟΛΛ) | Χρόνια λεμφοκυτταρική λευχαιμία (ΧΛΛ) |
| Μυελογενής ("μυελοβλαστική" ή "μη-λεμφοκυτταρική") |
Οξεία μυελογενής λευχαιμία (ΟΜΛ) |
Χρόνια μυελογενής λευχαιμία (ΧΜΛ) |
- Οξεία λεμφοκυτταρική λευχαιμία (ΟΛΛ) : Είναι ο πιο κοινός τύπος λευχαιμίας στα παιδιά. Η ασθένεια επηρεάζει επίσης και ενήλικες, ειδικά άνω των 65 και μεγαλύτερες ηλικίες. Οι κλασικές θεραπείες περιλαμβάνουν χημειοθεραπεία και ραδιοθεραπεία. Οι δείκτες επιβίωσης ποικίλουν ανάλογα με την ηλικία: 85% στα παιδιά και 50% στους ενήλικες. Περιλαμβάνονται και διάφοροι υπότυποι όπως η λευχαιμία του Burkitt.
- Χρόνια λεμφοκυτταρική λευχαιμία (ΧΛΛ) : Ο τύπος αυτός επηρεάζει περισσότερο ενήλικες άνω των 55. Αναπτύσσεται μερικές φορές σε μικρότερες ηλικίες , αλλά δεν επηρεάζει σχεδόν ποτέ παιδιά. Τα 2/3 των ασθενών είναι άνδρες. Ο δείκτης πενταετούς επιβίωσης ορίζεται στο 75%. Είναι πάθηση ανίατη αλλά υπάρχουν πολλές διαθέσιμες αποτελεσματικές θεραπείες. Ένας υπότυπος είναι η Β-προλεμφοβλαστική λευχαιμία αποτελεί μια πιο επιθετική νόσο.
- Οξεία μυελογενής λευχαιμία (ΟΜΛ) : Αναπτύσσεται κοινώς σε ενήλικες παρά σε παιδιά, και πιο κοινά σε άνδρες παρά σε γυναίκες. Η ΟΜΛ θεραπεύεται με χημειοθεραπεία. Ο δείκτης πενταετούς επιβίωσης είναι 40%. Υπότυποι της ΟΜΛ περιλαμβάνουν την οξεία προμυελοκυτταρική λευχαιμία, την οξεία μυεολοβλαστική λευχαιμία και την οξεία μεγακαρυοβλαστική λευχαιμία.
- Χρόνια μυελογενής λευχαιμία (ΧΜΛ) : Αναπτύσσεται κυρίως σε ενήλικες. Μικρός αριθμός παιδιών προσβάλλεται επίσης από την ασθένεια. Η θεραπεία περιλαμβάνει ένα φάρμακο, το imatinib ( Gleevec στις Ηνωμένες Πολιτείες, Glivec στη Ευρώπη) η άλλα φάρμακα. Η πενταετής επιβίωση κυμαίνεται γύρω στο 50%. Ένας υπότυπος είναι η χρόνια μονοκυτταρική λευχαιμία.
- Η λευχαιμία εκ τριχωτών κυττάρων θεωρείται μερικές φορές υποκατηγορία της ΧΛΛ, αλλά δεν ταιριάζει ακριβώς με αυτό τον τύπο. Περίπου το 80% των πασχόντων είναι ενήλικες άνδρες. Δεν έχουν αναφερθεί περιπτώσεις σε νέα παιδιά. Η λευχαιμία εκ τριχωτών κυττάρων είναι ανίατη, αλλα υπάρχουν εύκολα διαθέσιμες θεραπείες.Η επιβίωση κυμαίνεται στο 96 με 100% στα δέκα χρόνια.
- Τ προλεμφοκυτταρική λευχαιμία. Αποτελεί μια αρκετά σπάνια και επιθετική λευχαιμία που επηρεάζει τους ενήλικες. Περισσότεροι άνδρες παρά γυναίκες διαγιγνώσκονται με αυτή την ασθένεια. Παρότι αρκετά σπάνια, είναι ο πιο κοινός τύπος λευχαιμίας ώριμων Τ λεμφοκυττάρων. Περίπου όλες οι άλλες λευχαιμίες περιλαμβάνουν Β λεμφοκύτταρα. Έχει φτωχή ανταπόκριση στη θεραπεία, και η μέση επιβίωση υπολογίζεται σε μήνες.
- Η Τ-λευχαιμία των ενηλίκων. Για το συγκεκριμένο τύπο λευχαιμίας ενοχοποιείται ένας ογκογόνος RNA ιός ο HLTV-1 (Human T-lymphotropic virus 1), ένας ιός παρόμοιος με τον HIV (ρετροϊός). Όπως ο HIV , ο HTLV μολύνει τα CD4+ Τ λεμφοκύτταρα και αντιγράφεται μέσα σε αυτά. Παρόλα αυτά όμως , αντίθετα με τον HIV, δεν τα καταστρέφει. Αντίθετα, o HTLV καθιστά «αθάνατα» τα μολυσμένα Τ- λεμφοκύτταρα, δίνοντας τους τη δυνατότητα να αναπτύσσονται μη φυσιολογικά.
Σημεία και συμπτώματα
ΕπεξεργασίαΒλάβη στο μυελό των οστών, μέσω εκτόπισης των φυσιολογικών κυττάρων του μυελού των οστών από μεγάλο αριθμό ανώριμων λευκών αιμοσφαιρίων, οδηγεί σε έλλειψη αιμοπεταλίων στο αίμα, τα οποία είναι σημαντικά για τη διαδικασία της πήξης του αίματος. Αυτό σημαίνει ότι στα άτομα με λευχαιμία μπορεί εύκολα να δημιουργηθούν μώλωπες, να προκληθεί υπερβολική αιμορραγία ή να αναπτυχθούν αιμορραγίες σαν κεφαλή καρφίτσας (πετέχειες).
Τα λευκά αιμοσφαίρια, τα οποία συμμετέχουν στην καταπολέμηση των παθογόνων, μπορεί να κατασταλούν ή να δυσλειτουργούν. Αυτό μπορεί να καταστήσει το ανοσοποιητικό σύστημα του ασθενούς ανίκανο να καταπολεμήσει μια απλή λοίμωξη ή μπορεί να αρχίσει να επιτίθεται σε δικά του σωματικά κύτταρα. Έτσι, επειδή η λευχαιμία εμποδίζει το ανοσοποιητικό σύστημα να λειτουργήσει φυσιολογικά, μερικοί ασθενείς εμφανίζουν συχνές λοιμώξεις, οι οποίες κυμαίνονται από αμυγδαλίτιδες, πληγές στο στόμα, διάρροια μέχρι απειλητικές για τη ζωή πνευμονίες ή ευκαιριακές λοιμώξεις.
Τέλος, η ανεπάρκεια ερυθροκυττάρων οδηγεί σε αναιμία αφού έχουν πολύ λίγα κύτταρα για να μεταφέρουν οξυγόνο και γι’ αυτό μπορεί να προκληθεί δύσπνοια και ωχρότητα.
Ορισμένοι ασθενείς παρουσιάζουν συμπτώματα όπως αίσθημα κόπωσης, πυρετό, ρίγη, νυχτερινές εφιδρώσεις και άλλα συμπτώματα γρίπης. Άλλοι ασθενείς παρουσιάζουν ναυτία ή αίσθημα πληρότητας λόγω διόγκωσης του ήπατος και του σπλήνα, που μπορεί να οδηγήσει σε ακούσια απώλεια βάρους. Ανώριμα κύτταρα του αίματος που έχουν προσβληθεί από τη νόσο μπορεί να έρθουν σε επαφή και μπορεί να έχουμε πρήξιμο στο ήπαρ ή στους λεμφαδένες που με τη σειρά του προκαλεί πόνο και οδηγεί σε ναυτία. [2]
Εάν τα λευχαιμικά κύτταρα εισβάλουν στο κεντρικό νευρικό σύστημα τότε μπορεί να επιφέρουν νευρολογικά συμπτώματα (ιδίως πονοκεφάλους). Όλα όμως τα συμπτώματα που σχετίζονται με λευχαιμία μπορεί να αποδοθούν σε άλλες ασθένειες και κατά συνέπεια, η διάγνωση της λευχαιμίας γίνεται πάντα μέσω ιατρικών εξετάσεων.
Η λέξη λευχαιμία, που σημαίνει «λευκό αίμα», προέρχεται από το γεγονός του αυξημένου αριθμού λευκών αιμοσφαιρίων που έχουν οι περισσότεροι ασθενείς πριν από τη θεραπεία. Ο μεγάλος αριθμός των λευκών αιμοσφαιρίων είναι εμφανής όταν ένα δείγμα αίματος μελετάται στο μικροσκόπιο. Συχνά, αυτά τα επιπλέον λευκά αιμοσφαίρια είναι ανώριμα ή δυσλειτουργικά. Ο υπερβολικός αριθμός των κυττάρων μπορεί επίσης να επηρεάσει τα επίπεδα των άλλων κυττάρων, προκαλώντας μια επιζήμια ανισορροπία στην ποσότητα του αίματος.
Μερικοί ασθενείς με λευχαιμία δε φαίνεται να έχουν υψηλούς αριθμούς λευκών αιμοσφαιρίων κατά τη διάρκεια μιας τακτικής γενικής εξέτασης αίματος αλλά αυτή η κατάσταση είναι λιγότερο συχνή. Αυτό προκύπτει κι από το γεγονός ότι ο μυελός των οστών περιέχει καρκινικά λευκά αιμοσφαίρια που διαταράσσουν τη φυσιολογική παραγωγή των κυττάρων του αίματος, αλλά παραμένουν στο μυελό αντί να εισέρχονται στην κυκλοφορία του αίματος, όπου θα είναι ορατά με μια εξέταση αίματος. Για έναν τέτοιο ασθενή, ο αριθμός των λευκών αιμοσφαιρίων στο αίμα μπορεί να είναι φυσιολογικός ή χαμηλός. Η κατάσταση αυτή μπορεί να συμβεί σε οποιονδήποτε από τους τέσσερις βασικούς τύπους λευχαιμίας και είναι ιδιαίτερα συχνή σε λευχαιμία εκ τριχωτών κυττάρων.
Αιτίες
ΕπεξεργασίαΔεν υπάρχει μία γνωστή αιτία για όλα τα είδη λευχαιμίας. Οι γνωστές αιτίες, οι οποίες δεν είναι γενικά παράγοντες που βρίσκονται υπό τον έλεγχο του ανθρώπου, δίνουν πληροφορίες για σχετικά λίγες περιπτώσεις.[3] Οι διάφορες λευχαιμίες έχουν πιθανόν διαφορετικές αιτίες.
Η λευχαιμία, όπως και οι άλλες μορφές καρκίνου, προκύπτει από μεταλλάξεις στο DNA. Ορισμένες μεταλλάξεις μπορεί να προκαλέσουν λευχαιμία, με την ενεργοποίηση ογκογονιδίων ή με την απενεργοποίηση ογκοκατασταλτικών γονιδίων, διαταράσσοντας τη ρύθμιση του κυτταρικού θανάτου, τη διαφοροποίηση ή τη διάσπαση. Αυτές οι μεταλλάξεις μπορεί να συμβούν αυθόρμητα ή ως αποτέλεσμα της έκθεσης σε ακτινοβολία ή καρκινογόνες ουσίες.[4]
Μεταξύ των ενηλίκων, τα γνωστά αίτια είναι η φυσική και τεχνητή ιονίζουσα ακτινοβολία, ιοί όπως ο ανθρώπινος Τ-λεμφοτρόπος ιός και ορισμένες χημικές ουσίες, κυρίως το βενζόλιο και αλκυλιωτικοί παράγοντες χημειοθεραπείας για προηγούμενη κακοήθεια.[5][6][7] Η χρήση του καπνού συνδέεται με μικρή αύξηση στον κίνδυνο εμφάνισης οξείας μυελογενούς λευχαιμίας σε ενήλικες. Μελέτες ασθενών-μαρτύρων έχουν συνδέσει την έκθεση σε κάποια πετροχημικά και τις βαφές μαλλιών με την ανάπτυξη ορισμένων μορφών λευχαιμίας. Έχουν αναφερθεί ορισμένες περιπτώσεις μετάδοσης από τη μητέρα στο έμβρυο. Συγκεκριμένη δίαιτα έχει πολύ περιορισμένη ή καμία επίδραση, αν και με το να καταναλώνουν περισσότερα λαχανικά μπορεί να τους επιφέρει ένα μικρό προστατευτικό όφελος.[5] [3]
Οι ιοί έχουν επίσης συνδεθεί με κάποιες μορφές λευχαιμίας. Πειράματα σε ποντίκια και άλλα θηλαστικά καταδεικνύουν τη σημασία των ρετροϊών στη λευχαιμία, και οι ανθρώπινοι ρετροϊοί έχουν εντοπιστεί και προσδιοριστεί. Ο πρώτος ανθρώπινος ρετροϊός που εξακριβώθηκε ήταν ο ανθρώπινος Τ-λεμφοτρόπος ιός, ή HTLV-1, ο οποίος είναι γνωστό ότι προκαλεί λευχαιμία των Τ-κυττάρων των ενηλίκων. [8]
Μερικοί άνθρωποι έχουν μια γενετική προδιάθεση για την ανάπτυξη της λευχαιμίας. Αυτή η προδιάθεση αποδεικνύεται από οικογενειακά ιστορικά και μελέτες σε διδύμους.[5] Τα επηρεαζόμενα άτομα μπορεί να έχουν ένα μόνο γονίδιο ή πολλαπλά γονίδια κοινά. Σε ορισμένες περιπτώσεις, οι οικογένειες τείνουν να αναπτύσσουν το ίδιο είδος της λευχαιμίας. Σε άλλες οικογένειες, οι άνθρωποι που επηρεάζονται μπορούν να αναπτύξουν διάφορες μορφές λευχαιμίας ή καρκίνου που σχετίζεται με το αίμα.[5]
Εκτός από αυτά τα θέματα γενετικής, τα άτομα με χρωμοσωμικές ανωμαλίες ή ορισμένες άλλες γενετικές παθήσεις έχουν μεγαλύτερο κίνδυνο λευχαιμίας.[6] Για παράδειγμα, τα άτομα με σύνδρομο Down έχουν σημαντικά αυξημένο κίνδυνο να αναπτύξουν μορφές της οξείας λευχαιμίας (ιδιαίτερα οξεία μυελογενή λευχαιμία) , και η αναιμία Fanconi είναι παράγοντας κινδύνου για την ανάπτυξη οξείας μυελογενούς λευχαιμίας.[5]
Έχει μελετηθεί για αρκετές δεκαετίες το κατά πόσον η μη-ιονίζουσα ακτινοβολία προκαλεί λευχαιμία. Η ομάδα εργασίας εμπειρογνωμόνων του Διεθνούς Κέντρου Έρευνας για τον Καρκίνο προέβη σε αναλυτική εξέταση όλων των στοιχείων για στατική και εξαιρετικά χαμηλής ηλεκτρομαγνητικής συχνότητας ακτινοβολία, η οποία επιδρά και σε συνδυασμό με την παραγωγή, μεταφορά και χρήση της ηλεκτρικής ενέργειας.[9] Παρέθεσαν περιορισμένες ενδείξεις που να ενοχοποιούν τα υψηλά επίπεδα ραδιοκυμάτων (ηλεκτρομαγνητικά κύματα εξαιρετικά χαμηλής συχνότητας - Extremely Low Frequency, ELF) ως ικανά να προκαλέσουν λευχαιμία σε άτομα που βρίσκονται στην παιδική ηλικία, αν και σύμφωνα με την ίδια μελέτη, η παρατεταμένη έκθεση σε ηλεκτρομαγνητικά πεδία ELF υψηλής έντασης μπορεί να οδηγήσει σε αυξημένο κίνδυνο λευχαιμίας σε παιδιά.[9] Παρόλα αυτά, η μελέτη αναφέρει ότι οι μεθοδολογικές αδυναμίες και οι προκαταλήψεις σε αυτές τις έρευνες έχουν πιθανόν προκαλέσει υπερεκτίμηση του κινδύνου. Δεδομένου ότι η έκθεση σε τόσο υψηλά επίπεδα ELFs είναι σχετικά σπάνια, ο Παγκόσμιος Οργανισμός Υγείας καταλήγει στο συμπέρασμα ότι η έκθεση σε ELF, αν αργότερα αποδειχθεί ότι είναι αιτιολογική, θα αντιπροσωπεύει μόλις 100 με 2400 περιπτώσεις σε όλο τον κόσμο κάθε χρόνο, αντιπροσωπεύοντας το 0,2 στο 4,9% του συνόλου των περιστατικών της λευχαιμίας παιδικής ηλικίας για το έτος αυτό (περίπου 0,03 έως 0,9% του συνόλου των λευχαιμίες). [10]
Διάγνωση
ΕπεξεργασίαΤα συμπτώματα της Λευχαιμίας είναι μη ειδικά. Γι' αυτό το λόγο, η διάγνωση συνήθως βασίζεται σε επαναλαμβανόμενες εξετάσεις και μετρήσεις των κυτταρικών τύπων του αίματος (γενική αίματος) και σε μυελόγραμμα (εξέταση μυελού των οστών). Κλινικά πάντως μπορεί να παρατηρηθεί ηπατομεγαλία, σπληνομεγαλία, αίσθημα κόπωσης, κεφαλαλγίες, ζάλη κ.α. Ακολουθώντας την εξέλιξη των συμπτωμάτων όμως, μερικές φορές σε σπάνιες περιπτώσεις, οι εξετάσεις αίματος μπορεί να μη δείξουν εάν ένας ασθενής έχει λευχαιμία, συνήθως επειδή η λευχαιμία είναι στα αρχικά στάδια ή βρίσκεται σε ύφεση. Πάντως, η παρακολούθηση των γενικών αίματος μπορεί να καταδείξει την ύφεση ή επιδείνωση της νόσου.
Ακολουθώντας τη διάγνωση, βιοχημικά τεστ αίματος μπορούν να χρησιμοποιηθούν για να καθορίσουν το βαθμό της νεφρικής και ηπατικής βλάβης ή τις παρενέργειες της χημειοθεραπείας στον ασθενή. Όταν υπάρχει ανησυχία για ορατή βλάβη από λευχαιμία,οι γιατροί μπορεί να χρησιμοποιήσουν ακτίνες Χ, μαγνητική τομογραφία, ή υπέρηχο. Αυτές οι μέθοδοι ενδεχομένως μπορούν να διακρίνουν τις επιδράσεις της λευχαιμίας σε σημεία του σώματος όπως τα οστά (ακτίνες Χ) ο εγκέφαλος (MRI) ή οι νεφροί, σπλήνας και ήπαρ (υπέρηχος). Τελικά, αξονικές τομογραφίες χρησιμοποιούνται σπάνια για να ελέγξουν λεμφαδένες στο στέρνο.
Παρόλο που η χρήση αυτών των μεθόδων για τη διάγνωση η μη μιας λευχαιμίας πολλοί ασθενείς μπορεί να μη διαγνωστούν καθώς πολλά από τα συμπτώματα είναι ασαφή, μη ειδικά, και μπορούν να αναφέρονται και σε άλλες ασθένειες. Για αυτό το λόγο, η American Cancer Society προβλέπει ότι τουλάχιστον το 1/5 των ανθρώπων με λευχαιμία δεν έχουν ακόμη διαγνωστεί.
Μετάλλαξη στο SPRED1 γονίδιο έχει συσχετισθεί με προδιάθεση στην παιδική λευχαιμία. Μεταλλάξεις του SPRED1 γονιδίου μπορούν να διαγνωστούν με γενετική εξέταση.
Θεραπεία
ΕπεξεργασίαΟι περισσότερες μορφές λευχαιμίας θεραπεύονται με φαρμακευτική αγωγή, συνήθως συνδυασμένη με χημειοθεραπεία. Άλλες πάλι θεραπεύονται με ακτινοθεραπεία. Σε ορισμένες περιπτώσεις, είναι χρήσιμη η μεταμόσχευση μυελού των οστών.
Οξεία λεμφοβλαστική
ΕπεξεργασίαΕπικεντρώνεται στον έλεγχο του μυελού των οστών και της συστηματικής ασθένειας (ολόκληρου του σώματος). Επιπροσθέτως, η θεραπεία θα πρέπει να προλαμβάνει την εξάπλωση των λευχεμικών κυττάρων σε άλλους ιστούς (μετάσταση), ιδιαίτερα στο κεντρικό νευρικό σύστημα (ΚΝΣ), π.χ. τακτικές οσφυΐκές παρακεντήσεις. Σε γενικές γραμμές, ολόκληρη η θεραπεία είναι διαχωρισμένη σε ορισμένες φάσεις:
- Εγχυόμενη χημειοθεραπεία για να προκαλέσει την ελάττωση του μυελού των οστών. Για τους ενήλικες, το βασικό πλάνο της μεθόδου περιλαμβάνει prednisone, vincristine και ένα φαρμακο ανθρακυκλίνης (anthracycline). Άλλες φαρμακευτικές αγωγές μπορεί να περιλαμβάνουν L-asparaginase ή cyclophosphamide. Για παιδιά που δεν διατρέχουν μεγάλο κίνδυνο, η βασική θεραπεία συνήθως αποτελείται από τρία φάρμακα (prednisone, L-aspraginase, και vincristine) για τον πρώτο μήνα της θεραπείας.
- Θεραπεία πύκνωσης ή θεραπεία επίτασης για να εξαλείψει όσα λευχαιμικά κύτταρα έχουν απομείνει. Υπάρχουν πολλές διαφορετικές προσεγγισεις στην consolidation, αλλά είναι τυπικά μία υψηλής δόσης πολυφαρμακευτική θεραπεία που χορηγείται για λιγους μήνες. Ασθενείς με χαμηλό-μέσο ρίσκο λαμβάνουν θεραπεία με αντιμεταβολικά φάρμακα όπως methotrexate και 6-mercaptopurine (6-MP). Οι υψηλού ρίσκου ασθενείς λαμβάνουν μεγαλύτερες δόσεις αυτών των φαρμάκων, κι ακόμα επιπλέον φάρμακα.
- CNS προφύλαξη (προληπτική θεραπεία) για να σταματήσουν τον καρκίνο από τη διάδοση στον εγκέφαλο και το νευρικό σύστημα στους υψηλού κινδύνου ασθενείς. Τα πρότυπα προφύλαξης μπορούν να περιλαμβάνουν την ακτινοβολία της κεφαλής ή/και των φαρμάκων που παραδίδονται άμεσα στη σπονδυλική στήλη.
- Θεραπεία συντήρησης με τα χημειοθεραπευτικά φάρμακα για να αποτρέψει την επανάληψη της ασθένειας μόλις επιτευχθεί η απαλλαγή. Η θεραπεία συντήρησης περιλαμβάνει συνήθως χαμηλότερες δόσεις φαρμάκων, και μπορεί να συνεχιστεί μέχρι και τρία έτη.
- Εναλλακτικά, η αλλογενετική μεταμόσχευση μυελού των οστών μπορεί να είναι κατάλληλη για τους υψηλού κινδύνου ή υπότροπους ασθενείς
Χρόνια λεμφοκυτταρική
ΕπεξεργασίαΑνάγκη για θεραπεία
ΕπεξεργασίαΟι αιματολόγοι βασίζουν τη θεραπεία CLL (χρόνια λεμφοκκυταρική λευχαιμία) και στο στάδιο και στα συμπτώματα του μεμονωμένου ασθενή. Μια μεγάλη ομάδα ασθενών CLL έχει χαμηλής βαθμίδας ασθένεια, η οποία δεν ωφελείται από την θεραπεία. Γενικά, οι ενδείξεις για την θεραπεία είναι:
- Πτώση του αριθμού των αιμοσφαιρινών ή των αιμοπεταλίων.
- Μετάβαση σε ένα προχωρημένο στάδιο της ασθένειας.
- Επώδυνη, σχετική με την ασθένεια υπερπλασία των λεμφαδένων και του σπλήνα.
- Αύξηση του ποσοστού παραγωγής των λεμφοκυττάρων.
Τυπική θεραπευτική προσέγγιση
ΕπεξεργασίαΗ CLL είναι πιθανώς αθεράπευτη με τις παρούσες θεραπείες. Το αρχικό χημειοθεραπευτικό σχέδιο είναι η πολυθεραπεία/συνδυασμός χημειοθεραπείας με chlorambucil ή cyclophosphamide, συν τα α-κορτικοστεροειδή (corticosteroid) όπως prednisone ή prednisolone. Η χρήση κορτικοστεροειδών έχει το πρόσθετο όφελος να καταστέλει μερικές συγγενείς αυτοάνοσες ασθένειες, όπως ανοσοαιμολυτική αναιμία (immunohemolytic anemia) ή η ανοσομεσολαβούμενη θρομβοκυτοπενία )immune-mediated thrombocytopenia). Σε ανθεκτικές περιπτώσεις, οι μονοπαραγοντικές θεραπείες με νουκλεοτιδικά φάρμακα όπως τα fludarabine, pentostatin, ή cladribine μπορούν να είναι επιτυχείς. Οι νεώτεροι ασθενείς μπορούν να λάβουν υπόψη την αλλογενετική ή αυτόλογη μεταμόσχευση μυελού των οστών.
Οξεία μυελογενής λευχαιμία
ΕπεξεργασίαΠολλά διαφορετικά αντικαρκινικά φάρμακα είναι αποτελεσματικά για την θεραπεία της AML (οξεία μυελογενής λευχαιμία). Οι θεραπείες ποικίλλουν κάπως σύμφωνα με την ηλικία του ασθενούς και σύμφωνα με τη συγκεκριμένη υποκατηγορία AML. Συνολικά, η στρατηγική είναι να ελεγχθεί ο μυελός των οστών και η συστηματική (ολόσωμη) ασθένεια, προσφέροντας τη συγκεκριμένη θεραπεία για το κεντρικό νευρικό σύστημα (ΚΝΣ), εάν περιλαμβάνεται. Γενικά, οι περισσότεροι ογκολόγοι στηρίζονται στους συνδυασμούς φαρμάκων για την αρχική φάση ένχυσης της χημειοθεραπείας. Τέτοιος συνδυασμός χημειοθεραπείας συνήθως προσφέρει το όφελος της σύντομης απαλλαγής και το μικρότερο κίνδυνο ανθεκτικότητας της ασθένειας. Οι θεραπείες πύκνωσης (consolidation) και συντήρησης (maintenance) προορίζονται να αποτρέψουν την επανεμφάνιση της νόσου. Η θεραπεία πύκνωσης (Consolidation treatment) συχνά συνεπάγεται την επανάληψη της ενχυόμενης χημειοθεραπείας (induction chemotherapy) με επιπρόσθετα φάρμακα. Σε αντίθεση, η θεραπεία συντήρησης περιλαμβάνει δόσεις φαρμάκων που είναι χαμηλότερες εκείνων που χορηγούνται κατα τη διάρκεια της φάσης έγχυσης.
Χρόνια μυελογενής λευχαιμία
ΕπεξεργασίαΥπάρχουν πολλές πιθανές θεραπείες για την CML (χρόνια μυελογενής λευχαιμία), αλλά τα πρότυπα της προσοχής για τους πρόσφατα διαγνωσθέντες ασθενείς είναι η θεραπεία Gleevec (imatinib).[11]. Έναντι των περισσότερων αντικαρκινικών φαρμάκων, έχει σχετικά λίγες παρενέργειες και μπορεί να ληφθεί από το στόμα στο σπίτι. Με αυτό το φάρμακο, περισσότερο από 90% των ασθενών θα είναι σε θέση να κρατήσει την ασθένεια υπο έλεγχο για τουλάχιστον πέντε έτη, έτσι ώστε η CML να γίνει μια χρόνια σταθεροποιημένη κατάσταση. Σε πιο εξελιγμένη, ανεξέλεγκτη κατάσταση, όταν ο ασθενής δεν μπορεί να αντέξει πια την θεραπεία αυτή, ή επιθυμεί να ακολουθήσει μια πιο μόνιμη θεραπεία, τότε γίνεται αλλογενετική μεταμόσχευση μυελού με υψηλή δόση χημειοθεραπείας και ακτινοβόληση, ακολουθούμενη από έγχυση μυελού των οστών από συμβατό δότη. Περίπου 30% των ασθενών πεθαίνουν από αυτήν την διαδικασία.
Λευχαιμία εκ τριχωτών κυττάρων
ΕπεξεργασίαΑνάγκη για θεραπεία Οι ασθενείς με HCL (hairy cell leukemia) ασυμπτωματικοί τυπικά δεν λαμβάνουν την άμεση θεραπεία. Η θεραπεία θεωρείται γενικά απαραίτητη όταν ο ασθενής παρουσιάζει σημάδια και συμπτώματα όπως ο χαμηλός αριθμός των κυττάρων του αίματος, οι συχνές μολύνσεις, τα ανεξήγητα αιματώματα, η αναιμία και η κόπωση που είναι αρκετά σημαντική ώστε να δυσκολεύει την καθημερινή ζωή των ασθενών. Τυπική θεραπευτική προσέγγιση Οι ασθενείς που χρειάζονται την θεραπεία λαμβάνουν είτε μια εβδομάδα cladribine, που χορηγείται καθημερινά με ενδοφλέβια έγχυση ή μια απλή έγχυση κάτω από το δέρμα, είτε έξι μήνες pentostatin, που δίνεται κάθε τέσσερις εβδομάδες με ενδοφλέβια έγχυση. Στις περισσότερες περιπτώσεις, ένας κύκλος θεραπείας θα παραγάγει μια παρατεταμένη μείωση. Άλλες θεραπείες περιλαμβάνουν την έγχυση rituximab ή την αυτοέγχυση με Interferon-alpha (IFΝ-a). Σε περιορισμένες περιπτώσεις, ο ασθενής μπορεί να ωφεληθεί από την σπληνεκτομή (αφαίρεση του σπλήνα). Αυτές οι θεραπείες δεν δίνονται τυπικά ως πρώτες θεραπείες επειδή τα ποσοστά επιτυχίας τους είναι χαμηλότερα από το cladribine ή το pentostatin.[12]
Τ προλεμφοκυτταρική
ΕπεξεργασίαΟι περισσότεροι ασθενείς με Τ προλεμφοκυτταρική λευχαιμία, μια σπάνια και επιθετική λευχαιμία με μέσο όρο επιβίωσης λιγότερο από ένα έτος, απαιτούν την άμεση θεραπεία.[13] Η Τ προλεμφοκυτταρική λευχαιμία είναι δύσκολο να θεραπευτεί, και δεν αποκρίνεται στα περισσότερα διαθέσιμα χημειοθεραπευτικά φάρμακα.[13] Πολλές διαφορετικές θεραπείες έχουν επιχειρηθεί, με περιορισμένη επιτυχία σε ορισμένους ασθενείς: purine analogues (pentostatin, fludarabine, cladribine), chlorambucil, και διάφορες μορφές συνδυασμένης χημειοθεραπείας (cyclophosphamide, doxorubicin, vincristine, prednisone CHOP, cyclophosphamide, vincristine, prednisone [COP], vincristine, doxorubicin, prednisone, etoposide, cyclophosphamide, bleomycin VAPEC-B). Alemtuzumab (Campath), a monoclonal antibody (α μονοκλωνικό αντίσωμα) που επιτήθεται στα λευκά αιμοσφαίρια, έχουν χρησιμοποιηθεί για θεραπεία με μεγαλύτερη επιτυχία από τις προηγούμενες επιλογές.[13] Μερικοί ασθενείς που αποκρίνονται επιτυχώς στην θεραπεία υποβάλλονται επίσης σε μεταμόσχευση βλαστικών κυττάρων για να οριστικοποιήσουν την απόκριση.[13]
Μυελομονοκυτταρική λευχαιμία
ΕπεξεργασίαΗ θεραπεία της νεανικής μυελομονοκυτταρικής λευχαιμίας μπορεί να περιλαμβάνει σπληνεκτομή, χημειοθεραπεία, και μεταμόσχευση μυελού των οστών. Για τη Χρόνια Μυελομονοκυτταρική Λευχαιμία δεν υφίσταται ειδική θεραπεία.[14]
Επιδημιολογία
ΕπεξεργασίαΤο 2000, περίπου 256.000 παιδιά και ενήλικοι σε όλο τον κόσμο ανέπτυξαν μια μορφή λευχαιμίας, και 209.000 πέθαναν από αυτήν. Αυτό αντιπροσωπεύει περίπου 3% των σχεδόν επτά εκατομμυρίων θανάτων λόγω του καρκίνου εκείνο το έτος, και περίπου 0.35% όλων των θανάτων από οποιαδήποτε αιτία. Συγκρίνοντας τις δεκαέξι διαφορετικές πλευρές του σώματος, η λευχαιμία ήταν η 12η πιο κοινή κατηγορία νεοπλασματικής ασθένειας, και η 11η πιο κοινή αιτία θανάτου που σχετίζεται με κάποια μορφή καρκίνου.
Περίπου 245.000 άνθρωποι στις Ηνωμένες Πολιτείες προσβάλλονται με κάποια μορφή λευχαιμίας, συμπεριλαμβανομένων εκείνων που έχουν επιτύχει την απαλλαγή ή τη θεραπεία. Περίπου 44.270 καινούργιες περιπτώσεις της λευχαιμίας εντοπίστηκαν το έτος 2008 στις ΗΠΑ. Αυτό αντιπροσωπεύει 2.9% όλων των καρκίνων (αποκλείοντας τους καρκίνους του δέρματος που συνδέονται με τα απλά βασικά κύτταρα και τα πλακώδη κύτταρα) στις Ηνωμένες Πολιτείες, και 30.4% όλων των καρκίνων του αίματος.
Μεταξύ των παιδιών με κάποια μορφή καρκίνου, το ένα τρίτο έχει μια μορφή λευχαιμίας, με πιο συνηθισμένη την οξεία λεμφοβλαστική λευχαιμία. Ο τύπος Α λευχαιμίας είναι ο δεύτερη πιο κοινή μορφή καρκίνου στα νήπια (κάτω από την ηλικία των 12 μηνών) και η πιο κοινή μορφή καρκίνου στα μεγαλύτερα παιδιά. Τα αγόρια είναι κάπως πιθανότερο να αναπτύξουν λευχαιμία από τα κορίτσια, ενώ τα λευκά παιδιά στην Αμερική έχουν σχεδόν διπλάσια πιθανότητα να αναπτύξουν λευχαιμία από τα μαύρα παιδιά. Μεταξύ των ενηλίκων μόνο το 3% των διαγνώσεων για καρκίνο έχουν να κάνουν με λευχαιμία , αλλά επειδή ο καρκίνος είναι πολύ περισσότερο κοινός μεταξύ των ενηλίκων, περισσότερο από 90% όλων των ειδών λευχαιμίας εντοπίζονται στους ενηλίκους.
Ιστορία
ΕπεξεργασίαΗ λευχαιμία παρατηρήθηκε αρχικά από τους παθολόγους Rudolf Virchow και John Hughes Bennett το 1845. Παρατηρώντας έναν ανώμαλα μεγάλο αριθμό λευκών κυττάρων αίματος σε ένα δείγμα αίματος από έναν ασθενή, ο Virchow κάλεσε τον όρο Leukämie στα γερμανικά, το οποίο διαμόρφωσε από τις δύο ελληνικές λέξεις λευκός(leukos) και αίμα(aima). Περίπου δέκα χρόνια μετά τις ανακαλύψεις του Virchow και του Bennett, o παθολόγος Franz Ernst Christian Neumann διαπίστωσε ότι το χρώμα του μυελού των οστών ενός ασθενή με λευχαιμία ήταν κίτρινο-πράσινο σε αντιδιαστολή με το κανονικό κόκκινο. Αυτή η διαπίστωση επέτρεψε στον Neumann να καταλήξει στο συμπέρασμα ότι ένα πρόβλημα του μυελού των οστών ήταν υπεύθυνο για το μη φυσιολογικό αίμα των ασθενών με λευχαιμία.
Μέχρι το 1900 η λευχαιμία αντιμετωπίσθηκε ως μια οικογένεια ασθενειών κι όχι σαν μια ενιαία ασθένεια. Το 1947 στη Βοστώνη, ο παθολόγος Sydney Farber πίστευε, βασισμένος σε προηγούμενα πειράματα, ότι η αμινοπτερίνη , μια ουσία με δράση όμοια με αυτή του φολικού οξέος , θα μπορούσε ενδεχομένως να θεραπεύσει τη λευχαιμία στα παιδιά. Η πλειοψηφία των παιδιών που εξετάστηκαν παρουσίασε σημάδια της βελτίωσης στο μυελό των οστών τους, αλλά κανένα από αυτά δεν θεραπεύτηκε . Αυτό, εντούτοις, οδήγησε στα περαιτέρω πειράματα.
Το 1962, οι ερευνητές Emil J. Freireich Jr. και Emil Frei ΙΙΙ χρησιμοποίησαν ένα συνδυασμό χημειοθεραπειών στην προσπάθειά τους να θεραπεύσουν τη λευχαιμία. Οι δοκιμές ήταν επιτυχείς με μερικούς ασθενείς να επιζούν για πολύ μετά τις δοκιμές.
Κατευθύνσεις των ερευνών
ΕπεξεργασίαΣημαντικές έρευνες πραγματοποιούνται σχετικά με τις αιτίες, την επικράτηση, τη διάγνωση, τη θεραπεία, και την πρόγνωση της λευχαιμίας, ενώ εκατοντάδες κλινικών δοκιμών προγραμματίζονται ή πραγματοποιούνται οποιαδήποτε στιγμή. Οι μελέτες μπορούν να εστιάσουν στα αποτελεσματικά μέσα θεραπείας, σε καλύτερους τρόπους για τη θεραπεία της ασθένειας που βελτιώνουν την ποιότητα ζωής των ασθενών, ή στην κατάλληλη προσοχή για την ύφεση της ασθένειας ή μετά από τις θεραπείες.
Γενικά, υπάρχουν δύο τύποι ερευνών για τη λευχαιμία: η κλινική/ερμηνευτική έρευνα και η βασική έρευνα επιστήμης. Η κλινική/ερμηνευτική έρευνα εστιάζει στη μελέτη της ασθένειας με έναν καθορισμένο και γενικά αμέσως εφαρμόσιμο στους ασθενείς τρόπο, ενώ η βασική έρευνα επιστήμης μελετά την πορεία της ασθένειας από μια απόσταση και τα αποτελέσματα τέτοιων μελετών έχουν μικρότερη άμεση χρησιμότητα στους ασθενείς με την ασθένεια.
Αυτή την περίοδο χρησιμοποιείται κυρίως η γονιδιακή θεραπεία για την ίαση της λευχαιμίας. Μια τέτοια προσέγγιση μετατρέπει τα Τ κύτταρα σε κύτταρα που επιτίθενται σε καρκίνους-στόχους. Τον Αύγουστο, ένα χρόνο μετά τη θεραπεία, δύο από τους τρεις ασθενείς έχουν απαλλαγεί από τον καρκίνο.
Κοινωνία και Πολιτισμός
ΕπεξεργασίαΗ λευχαιμία συχνά εξιδανικεύεται στη μυθιστοριογραφία του 20ού αιώνα. Παρουσιάζεται ως καθαρή ασθένεια, της οποίας τα αθώα, όμορφα, και πνευματικά ευαίσθητα θύματα πεθαίνουν πολύ νέα. Υπό αυτήν τη μορφή, είναι ο πολιτιστικός διάδοχος της φυματίωσης.
Στην εγκυμοσύνη
ΕπεξεργασίαΗ λευχαιμία συνδέεται σπάνια με την εγκυμοσύνη, προσβάλλοντας μόνο περίπου 1 στις 10.000 έγκυες γυναίκες. Το πώς αντιμετωπίζεται εξαρτάται πρώτιστα από τον τύπο λευχαιμίας. Σχεδόν όλα τα είδη λευχαιμίας που εμφανίζονται στις έγκυες γυναίκες είναι οξεία λευχαιμία. Η οξεία λευχαιμία απαιτεί κανονικά τη γρήγορη, επιθετική θεραπεία, παρά τους σημαντικούς κινδύνους της ακούσιας διακοπής της εγκυμοσύνης και γεννητικών προβλημάτων, ειδικά εάν η χημειοθεραπεία δίνεται κατά τη διάρκεια του εξελικτικά ευαίσθητου πρώτου τριμήνου. Η χρόνια μυελογενής λευχαιμία μπορεί να αντιμετωπιστεί με σχετική ασφάλεια οποιαδήποτε στιγμή κατά τη διάρκεια της εγκυμοσύνης με ορμόνες που περιέχουν ιντερφερόνες Α. Η θεραπεία για τη χρόνια λεμφοκυτταρική λευχαιμία, που είναι σπάνια στις έγκυες γυναίκες, μπορεί συχνά να αναβληθεί μέχρι το τέλος της εγκυμοσύνης.
Αναφορές
Επεξεργασία- ↑ Reference list is found at image description page in Wikimedia Commons
- ↑ «Leukemia». Columbia Electronic Encyclopedia, 6th Edition. Ανακτήθηκε στις 4 Νοεμβρίου 2011.
- ↑ 3,0 3,1 Ross JA, Kasum CM, Davies SM, Jacobs DR, Folsom AR, Potter JD (August 2002). «Diet and risk of leukemia in the Iowa Women's Health Study». Cancer Epidemiol. Biomarkers Prev. 11 (8): 777–81. PMID 12163333. http://cebp.aacrjournals.org/content/11/8/777.long.
- ↑ «Do We Know What Causes Leukemia». Detailed Guide: Leukemia. American Cancer Society. 2010. Αρχειοθετήθηκε από το πρωτότυπο στις 23 Μαρτίου 2010. Ανακτήθηκε στις 18 Μαΐου 2010.
- ↑ 5,0 5,1 5,2 5,3 5,4 Wiernik, Peter H. (2001). Adult leukemias. New York: B. C. Decker. σελίδες 3–15. ISBN 1-55009-111-5.
- ↑ 6,0 6,1 Robinette, Martin S.· Cotter, Susan· Van de Water (2001). Quick Look Series in Veterinary Medicine: Hematology. Teton NewMedia. σελ. 105. ISBN 1-893441-36-9.
- ↑ Stass, Sanford A.· Schumacher, Harold R.· Rock, William R. (2000). Handbook of hematologic pathology. New York, N.Y: Marcel Dekker. σελίδες 193–194. ISBN 0-8247-0170-4.
- ↑ Leonard, Barry (1998). Leukemia: A Research Report. DIANE Publishing. σελ. 14. ISBN 0788171895.
- ↑ 9,0 9,1 Non-Ionizing Radiation, Part 1: Static and Extremely Low-Frequency (ELF) Electric and Magnetic Fields (IARC Monographs on the Evaluation of the Carcinogenic Risks). Geneva: World Health Organisation. 2002. σελίδες 332–333, 338. ISBN 92-832-1280-0.
- ↑ «WHO | Electromagnetic fields and public health». Ανακτήθηκε στις 18 Φεβρουαρίου 2009.
- ↑ Fausel C (October 2007). «Targeted chronic myeloid leukemia therapy: seeking a cure». J Manag Care Pharm 13 (8 Suppl A): 8–12. PMID 17970609. Αρχειοθετήθηκε από το πρωτότυπο στις 2008-05-28. https://web.archive.org/web/20080528041331/http://www.amcp.org/data/jmcp/pages%208-12.pdf. Ανακτήθηκε στις 2011-11-30.
- ↑ «Filgrastim for Cladribine-Induced Neutropenic Fever in Patients With Hairy Cell Leukemia -- Saven et al. 93 (8): 2471 -- Blood». Αρχειοθετήθηκε από το πρωτότυπο στις 21 Σεπτεμβρίου 2007. Ανακτήθηκε στις 10 Σεπτεμβρίου 2007.
- ↑ 13,0 13,1 13,2 13,3 Dearden CE; Matutes E; Cazin B (Σεπτέμβριος 2001). «High remission rate in T-cell prolymphocytic leukemia with CAMPATH-1H». Blood 98 (6): 1721–6. doi:. PMID 11535503. Αρχειοθετήθηκε από το πρωτότυπο στις 2020-03-28. https://web.archive.org/web/20200328124214/https://ashpublications.org/cgi/pmidlookup. Ανακτήθηκε στις 2011-11-30.
- ↑ «Treatment». JMMLfoundation.org. 13 Μαΐου 2005. Αρχειοθετήθηκε από το πρωτότυπο στις 28 Οκτωβρίου 2008. Ανακτήθηκε στις 29 Αυγούστου 2010.